Scedosporiose und Infektionen durch Lomentospora prolificans
Organismen
Die Scedosporiose wird durch Scedosporium apiospermum, Scedosporium aurantiacum und andere nahe verwandte Schimmelpilze ausgelöst.
Lomentospora prolificans (früher Scedosporium prolificans) wurde aufgrund genetischer Unterschiede als separate Art klassifiziert. Infektionen betreffen oft auch andere Patienten, können klinisch different verlaufen und sind schwerer therapierbar.
Verbreitung
Weltweit, insbesondere im Erdreich und in Gewässern
Infektionsweg
Eintrittspforte können die Atemwege, z.B. durch Inhalation von Sporen (Konidien), seltener auch nach Aspiration von kontaminiertem Wasser nach einem Fast-Ertrinkungsunfall sein. Daneben werden Verletzungsmykosen nach Inokulation von infektiösem Material in Haut, Unterhaut und tiefen Infektionen sowie des Auges (z.B. Keratitis) diagnostiziert.
Von der Eintrittsstelle aus können diese Pilze mit dem Blutstrom in weitere Organe (z.B. ZNS, Knochen) disseminieren, nicht nur bei Menschen mit verminderter Körperabwehr.
Keine Übertragung von Mensch zu Mensch. Es wurde über nosokomiale Infektionscluster berichtet.
Dauer der Inkubation
Abhängig von der Abwehrlage des Patienten, vermutlich 1 bis mehrere Wochen, nach Minimaltraumata vermutlich Wochen bis Monate
Symptomatik
Scedosporium-, und Lomentospora-Arten können als Besiedler der Nasennebenhöhlen nachgewiesen werden. Bei Patienten mit zystischer Fibrose können diese Pilze den Atemtrakt besiedeln. Diese Nachweise müssen keine Behandlungsindikation darstellen. Eine Verletzungsmykose kann sich sowohl als Eumyzetom, ein umschriebener Pilztumor am Ort der Verletzung (i.d.R. am Fuß), äußern oder (seltener) als subkutane Hyalo- bzw. Phäohyphomykose. Nach Ertrinkungsunfällen oder einer Lungenentzündung bei Patienten mit Immunschwäche können schwerste systemische Infektionen mit Absiedlung in verschiedene Organe, insbesondere des zentralen Nervensystem nachgewiesen werden. Vor allem bei Neutropenie werden septische Krankheitsbilder mit Nachweis von L. prolificans in Blutkulturen diagnostiziert.
Therapie
Bei klinischer Indikation zur Therapie sollte eine umgehende Erregeridentifizierung angestrebt werden. Eine Empfindlichkeitsprüfung sollte vor allem angestrebt werden, um eine gezielte Therapie zu ermöglichen, falls eine begonnene empirische Therapie nicht ausreichend wirksam ist. Scedosporium-Arten fallen durch ihre geringe Empfindlichkeit gegenüber vielen antimykotisch wirksamen Substanzen auf. Lomentospora prolificans weist therapeutisch die größten Probleme auf. Eine chirurgische Intervention kann eine Behandlung günstig beeinflussen.
Differentialdiagnose
Pneumonie oder Hirnabszeß durch andere Mikroorganismen wie Schimmelpilzen, z.B. Aspergillus, Lungentuberkulose, Weichteilinfektionen und Abszesse bakterieller Genese, Sepsis (Lomentospora Infektion bei Neutropenie).
Prophylaxe, Immunität
Bei Immungesunden ist keine Prophylaxe erforderlich mit Ausnahme allgemeiner Hygiene.
Gesetzliche Regelungen
Keine Meldepficht nach dem Infektionsschutzgesetz (IfSG), Scedosporium spp. und Lomentospora prolificans gehören zur Risikogruppe 2
Diagnostik
Direkter Erregernachweis: Mikroskopischer und kultureller Nachweis aus Sputum, Bronchoalveolärer Lavage, oder diversen Biopsaten. Die Anzüchtung und Identifizierung dauert in der Regel mehrere Tage bis zu 2 Wochen, sodaß in lebensbedrohlichen Situationen ein molekularbiologischer Erregernachweis indiziert sein kann.
Serologie: Teste zum Nachweis spezifischer Antikörper sind kommerziell nicht verfügbar.
Histologie: Nachweis von schmalen Pilzhyphen im Gewebe manchmal mit Bildung von Konidien. Cave: histologisch sind die Pilzhyphen häufig nicht von Aspergillus und anderen Hyalohyphomyzeten zu unterscheiden.
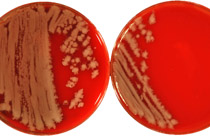
 Abb.: von links nach rechts: Makro-, und Mikromorphologie von Scedosporium apiospermum (links) und Lomentospora prolificans auf Kartoffelwasseragar (Mitte). Histologischer Nachweis schmaler (um 5 µm) breiter septierter Schimmelpilzhyphen mit Bildung von Konidien im Gewebe (Grocott Färbung mit Hämatoxylin-Eosin Gegenfärbung). Quelle: FG 16 Diagnostische Mykologie/RKI
Abb.: von links nach rechts: Makro-, und Mikromorphologie von Scedosporium apiospermum (links) und Lomentospora prolificans auf Kartoffelwasseragar (Mitte). Histologischer Nachweis schmaler (um 5 µm) breiter septierter Schimmelpilzhyphen mit Bildung von Konidien im Gewebe (Grocott Färbung mit Hämatoxylin-Eosin Gegenfärbung). Quelle: FG 16 Diagnostische Mykologie/RKI
Weitere Informationen
- Hoenigl M, Salmanton-García J, Walsh TJ, Nucci M, Neoh CF, Jenks JD, Lackner M, Sprute R, Al-Hatmi AMS, Bassetti M, Carlesse F, Freiberger T, Koehler P, Lehrnbecher T, Kumar A, Prattes J, Richardson M, Revankar S, Slavin MA, Stemler J, Spiess B, Taj-Aldeen SJ, Warris A, Woo PCY, Young JH, Albus K, Arenz D, Arsic-Arsenijevic V, Bouchara JP, Chinniah TR, Chowdhary A, de Hoog GS, Dimopoulos G, Duarte RF, Hamal P, Meis JF, Mfinanga S, Queiroz-Telles F, Patterson TF, Rahav G, Rogers TR, Rotstein C, Wahyuningsih R, Seidel D, Cornely OA. Global guideline for the diagnosis and management of rare mould infections: an initiative of the European Confederation of Medical Mycology in cooperation with the International Society for Human and Animal Mycology and the American Society for Microbiology. Lancet Infect Dis. 2021 Aug;21(8): e246-e257. doi: 10.1016/S1473-3099(20)30784-2. Epub 2021 Feb 16. PMID: 33606997. >> mehr
- Ramirez-Garcia A, Pellon A, Rementeria A, Buldain I, Barreto-Bergter E, Rollin-Pinheiro R, de Meirelles JV, Xisto MIDS, Ranque S, Havlicek V, Vandeputte P, Govic YL, Bouchara JP, Giraud S, Chen S, Rainer J, Alastruey-Izquierdo A, Martin-Gomez MT, López-Soria LM, Peman J, Schwarz C, Bernhardt A, Tintelnot K, et al. Scedosporium and Lomentospora: an updated overview of underrated opportunists. Med Mycol. 2018 Apr 1;56(suppl_1):102-125. doi: 10.1093/mmy/myx113. PMID: 29538735. >> mehr
- Laura T. Morales, Laura N. González-García, María C. Orozco, Silvia Restrepo, Martha J. Vives (2017) The genomic study of an environmental isolate of Scedosporium apiospermum shows its metabolic potential to degrade hydrocarbons. Stand Genomic Sci. 2017; 12: 71. Published online 2017 Dec 4. doi: 10.1186/s40793-017-0287-6. PMCID: PMC5716253. >> mehr
- Ruibang Luo, Aleksey Zimin, Rachael Workman, Yunfan Fan, Geo Pertea, Nina Grossman, Maggie P. Wear, Bei Jia, Heather Miller, Arturo Casadevall, Winston Timp, Sean X. Zhang, Steven L. Salzberg (2017). First Draft Genome Sequence of the Pathogenic Fungus Lomentospora prolificans (Formerly Scedosporium prolificans) G3 (Bethesda) 2017 Nov; 7(11): 3831–3836. Published online 2017 Sep 29. doi: 10.1534/g3.117.300107. PMCID: PMC5677167. >> mehr
nach oben