Parakokzidioidomykose
Erreger
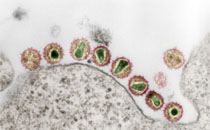
Paracoccidioides brasiliensis (dimorpher Pilz)
Verbreitung
begrenzt auf Mittel- und Südamerika, v.a. Brasilien, Kolumbien, Venezuela
Infektionsweg
Inhalation des Erregers. Das genaue Reservoir des Erregers konnte bisher noch nicht nachgewiesen werden.
Der Erregernachweis gelingt vorwiegend aus Proben des Erdreichs.
Eine Übertragung von Mensch zu Mensch scheidet als Infektionsweg nahezu aus.
Dauer der Inkubation
sehr variabel, von 1 Monat bis zu Jahrzehnten
Symptomatik
Im Immungesunden verläuft die Primärinfektion meist inapparent. In der Regel sind die Patienten 30-50 Jahre alt, Kinder bzw. Jugendliche sind selten betroffen. Männer (hauptsächlich Feldarbeiter) sind ca. 15-mal häufiger betroffen als Frauen. Ein protektiver Einfluß von Östrogenen wird diskutiert. Bei Suppression des zellulären Immunsystems kann es zu einer Reaktivierung mit systemischer Ausbreitung und klinischer Manifestation kommen. Typischerweise handelt es sich bei der Parakokzidioidomykose um eine chronisch progrediente Erkrankung, bei der zwischen der Erstinfektion und klinischer Manifestation der Erkrankung oft Jahre bis Jahrzehnte vergehen. Manifestationen im Gesicht und im Respirationstrakt stehen im Vordergrund. Im Mund sowie Nasen-Rachenraum entwickeln sich schmerzhafte Ulzerationen mit konsekutiven Schluckbeschwerden. Teilweise beklagen die Patienten Luftnot, starken Hustenreiz, zum Teil mit blutigem Auswurf, sowie thorakale Schmerzen. Bei länger bestehender Erkrankung kommt es zum emphysematischen, fibrösen Umbau der Lunge mit konsekutiver Rechtsherzbelastung. Das Auftreten von kutanen, warzenartigen oder ulzerierenden Läsionen − insbesondere im Gesicht − ist charakteristisch. Häufig existieren simultan kutane und mukokutane Läsionen.
Lymphknotenvergrößerungen wurden hauptsächlich zervikal, axillär und thorakal, teilweise mit drainierenden Fistelgängen, beobachtet. Relativ häufig kommt es terminal nach Dissemination zu einem nodulären Befall der Nebennieren mit Funktionseinbußen bis hin zum M. Addison. Bei jungen immunsupprimierten Patienten werden häufiger subakute, schnell generalisierende, meist letale Verläufe - als juvenile Form bezeichnet - beobachtet.
Ohne spezifische Therapie ist die Prognose einer manifesten Infektion infaust.
Diagnostik
Lichtmikroskopischer Nachweis des Erregers aus dem Sputum, Exsudat oder Eiter. Bei ca. 85% der Patienten können mittels KOH die typischen Hefezellen mit multipler Sprossung (Steuerradform) nachgewiesen werden. Die histologische Aufarbeitung von Biopsien (Grocott-Gomori-Färbung) erlaubt ebenfalls die Darstellung der Hefeformen.
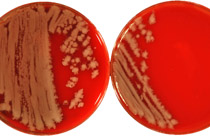
Kultur: Der Erregernachweis kann mehrere Wochen dauern und spezielle Medien erfordern. PCR und Sequenzierung können den Erregernachweis beschleunigen.
Serologie: Nachweis präzipitierender Antikörper mittels Ouchterlony-Test; Western blot. Aufgrund von Kreuzreaktionen bei Infektionen durch andere Erreger von Systemmykosen sollte die Diagnosestellung immer auch durch einen direkten Erregernachweis erhärtet werden.
Therapie
Itraconazol ist Mittel der Wahl, eventuell auch Ketokonazol. Bei fortgeschrittenen Fällen: Amphotericin B. Die Gabe von Sulfonamiden stellt eine deutlich kostengünstigere, jedoch weniger effektive Alternative dar, evtl. in Kombination mit Trimethoprim.
Prophylaxe, Immunität
Eine spezifische Prophylaxe ist nicht möglich.
Differentialdiagnose
Tuberkulose (in 10-25% koexistent). Histoplasmose, Leishmaniose, Lepra, Lues, Neoplasien, Lobo’sche Erkrankung.
Gesetzliche Regelungen
Keine Meldepflicht; Paracoccidioides brasiliensis gehört jedoch zur Risikogruppe 3!
nach oben